Especialistas desenvolvem terapias que melhoram o sistema imunológico para combater a tuberculose
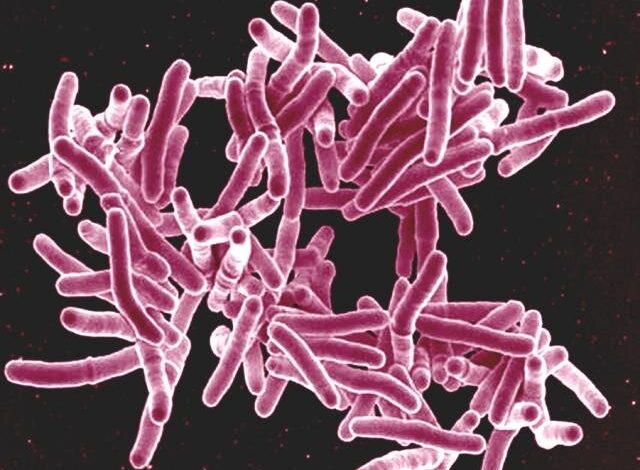
Micrografia eletrônica de varredura de Mycobacterium tuberculose bactérias causadoras da tuberculose. Crédito: NIAID
Os especialistas estão a trabalhar em novas terapias de reforço imunitário, chamadas terapias dirigidas ao hospedeiro, para usar o próprio sistema imunitário do corpo para combater a tuberculose, na esperança de que possam combater até mesmo as formas da doença resistentes aos medicamentos. Numa apresentação no Congresso Global da ESCMID (anteriormente ECCMID) deste ano em Barcelona (27 a 30 de abril), a Professora Associada Susanna Brighenti, Centro de Medicina Infecciosa (CIM), ANA Futura no Karolinska Institutet, Estocolmo, Suécia, apresenta o trabalho que está sendo realizado nesta área por uma colaboração de cientistas.
O número global relatado de pessoas recentemente diagnosticadas com TB foi de 7,5 milhões em 2022, causando cerca de 1,3 milhões de mortes. Estima-se que 410.000 casos e 160.000 mortes foram devidos à TB multirresistente (TB-MDR).
“O Mycobacterium tuberculosis (Mtb) desenvolveu uma capacidade notável de manipular a resposta imunológica humana e prejudicar as funções efetoras antimicrobianas nas células do sistema imunológico do hospedeiro”, explica o professor Brighenti da Associação.
“Embora algumas novas terapias antimicrobianas estejam surgindo, o tratamento com antibióticos continua sendo um processo intensivo e longo, mesmo para as formas da doença suscetíveis a medicamentos. É importante ressaltar que as mutações que conferem resistência aos antibióticos são propriedades intrínsecas das micobactérias que efetivamente desenvolvem resistência a antigos e novos grupos de antibióticos, acentuando a necessidade de tratamentos auxiliares. Assim, novos tratamentos serão absolutamente vitais na batalha contra a TB”.
As terapias dirigidas ao hospedeiro (HDT) visam reforçar as respostas imunitárias do organismo e representam uma oportunidade pouco explorada para melhorar o tratamento da TB, particularmente da TB-MDR. Os HDT são projetados para atingir várias vias imunológicas em células infectadas para restaurar ou induzir funções antimicrobianas em vez de inibir diretamente o crescimento bacteriano.
Isto pode envolver uma produção aumentada de péptidos imunes ou moléculas tóxicas que contribuem para a morte bacteriana, mas também pode incluir o reequilíbrio das respostas inflamatórias. A Professora Associada Brighenti explicará como a sua colaboração em investigação gerou uma plataforma para a reconstituição imunitária na TB, utilizando compostos de moléculas pequenas, incluindo inibidores da histona desacetilase (HDAC).
“Essas drogas podem regular a transcrição de genes em células como as do sistema imunológico e, assim, aumentar a expressão de proteínas associadas à defesa antibacteriana do hospedeiro. Identificamos vários inibidores de HDAC que reduzem o crescimento de Mtb dentro das células imunológicas em cerca de 50-75 anos. %, mesmo na ausência de antibióticos”, explica ela.
“Isso pode não parecer tão impressionante, mas estes compostos imunomoduladores poderiam funcionar bem como um complemento à terapia padrão e exercer efeitos aditivos ou sinérgicos juntamente com os antibióticos. resultados.”
Desta forma, é concebível que o efeito dos antibióticos existentes possa ser protegido por terapias complementares que restaurem a imunidade protetora e limitem o excesso de inflamação e/ou imunossupressão em pacientes com TB.
O tratamento anti-TB padrão envolve a administração diária de 4-9 antibióticos, mas em vez de adicionar outro medicamento antimicrobiano ao regime, um composto que melhore o sistema imunitário poderia promover a recuperação clínica de pacientes com formas graves de TB e mau prognóstico, especialmente TB-MR. .
Assoc Prof Brighenti afirma: “A implementação da imunoterapia como complemento à terapia padrão revolucionou o tratamento do câncer, autoimunidade e asma/alergia. Da mesma forma, nossa pesquisa sobre aprimoramento imunológico como complemento aos antibióticos pode se tornar uma opção de tratamento revolucionária para pacientes com TB que tem o potencial de impactar o manejo clínico e prevenir a propagação de infecções por TB e resistência aos medicamentos neste momento crucial da nossa história, quando a resistência antimicrobiana constitui uma séria ameaça à saúde humana”.
Ela acrescenta: “A terapêutica de curto prazo, aprovada e já disponível ‘pronta para uso’ representaria um passo lógico inicial para implementar HDTs de pacientes com TB. Isso poderia incluir, por exemplo, HDTs baseados em tratamento com glicocorticóides ou neutralização de citocinas (por exemplo, .anti-IL-6, anti-1β) para reduzir a inflamação, enquanto a metformina ou medicamentos antiinflamatórios não esteróides também podem promover ou reprogramar a resposta imunológica.
“Intervenções imunomoduladoras mais precisas e de longo prazo na TB, como a administração local de inibidores específicos de HDAC, podem ser testadas em ensaios clínicos com o objetivo de personalizar a terapia para pacientes com TB-MDR.
“Hoje, vários inibidores de HDAC são aprovados pela FDA para diferentes doenças – por exemplo, Vorinostat, Belinostat e Panobinostat para diferentes tipos de câncer, Fenilbutirato para distúrbios do ciclo da ureia e Givinostat para distrofia muscular de Duchenne, enquanto aqueles que descobrimos serem mais eficazes para reduzir o crescimento intracelular do M. tuberculosis precisa ser testado primeiro em modelos pré-clínicos quanto à toxicidade e eficácia antes de avançar para os ensaios clínicos”.
É importante ressaltar que, como muitas outras doenças, a TB pode ser dividida em diferentes subgrupos e a utilização de uma abordagem de tratamento única não é necessariamente a melhor. Tratamentos adaptados e otimizados às necessidades individuais dos pacientes, a chamada medicina personalizada, também farão parte do futuro da gestão da TB.
Fornecido pela Sociedade Europeia de Microbiologia Clínica e Doenças Infecciosas
Citação: Especialistas desenvolvem terapias de reforço imunológico para combater a tuberculose (2024, 26 de abril) recuperado em 27 de abril de 2024 em https://medicalxpress.com/news/2024-04-experts-immune-therapies-tuberculosis.html
Este documento está sujeito a direitos autorais. Além de qualquer negociação justa para fins de estudo ou pesquisa privada, nenhuma parte pode ser reproduzida sem permissão por escrito. O conteúdo é fornecido apenas para fins informativos.
Segue as Notícias da Comunidade PortalEnf e fica atualizado.(clica aqui)